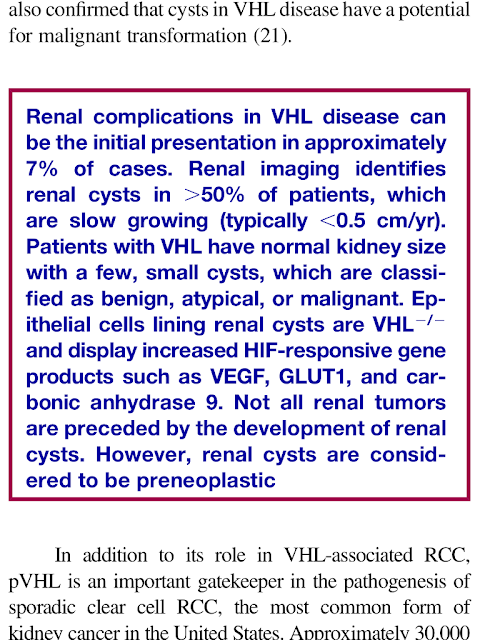
DIÁLISE
CONTÍNUA FOR DUMMIES por Thiago Reis 30/09/14
Além do mecanismo de difusão / osmose, existe a Conveção, que é o arraste de um
soluto pelo solvente que atravessa a membrana semipermeável.
As medidas de fluxo da diálise contínua (CVVHDF) são em ml/h,
com exceção do fluxo de sangue, em ml/min. Isso confunde um pouco nossa cabeça
pois raciocinamos com fluxos de banho e sangue sempre em ml/min.
Na CVVHDF existe uma solução que entra na linha de sangue,
isso pode acontecer antes do filtro ou depois do filtro, ou seja, pré e pós
filtro, respectivamente. Quando a reposição é PRÉ, o sangue se dilui antes de
passar pelo filtro, diminuindo sua viscosidade e a chance de coagularem os
capilares, porém ao diluir o sangue os solutos são diluídos e a eficiência da
diálise é menor. Na reposição PÓS ganha-se em eficiência de diálise (o sangue é
mais “limpado”) às custas de um aumento na viscosidade e maior chance de
coagulação do sistema.
Nesse exemplo a reposição é PRÉ acima e PÓS abaixo.
CÁLCULO DA DOSE:
A dose expressa a intensidade da CVVHDF. Leva em consideração
a somatória dos fluxos de Banho (Qd) , da Reposição (Qr) e da UF (Quf), dividos
pelo peso, unidade ml/kg/h.
Traçando um paralelo com a HD intermitente e com o Kt/V:
K: clearence de ureia. K = (1 – Ureia pós/Ureia pré) x fluxo
de sangue (Qb). A unidade de K é em ml/min.
V: volume de distribuição de ureia. V = volume corporal de
água, ou seja, é o percentual de água do peso corporal total . No homem adulto
é 60% do peso. A unidade de V é em litros, mas como 1l de água = 1 kg de água,
poderia ser expressado em kg.
Assim a razão K/V relaciona a intensidade da diálise (K) com
o peso do paciente (expresso em V). Quanto maior o peso do paciente, menor a
razão K/V.
Na CVVHDF, para um mesmo somatório de Fluxo de Banho+Reposição+UF,
quanto maior o peso, menor a dose.
EXEMPLO:

DOSE: Banho+Reposição+UF/peso
Banho = Solução de diálise = 2000ml/h
Reposição = 600ml/h
UF = Remoção + Bomba Pré-sangue. A bomba pré sangue é o citrato que entra como
anticoagulante. Nesse caso UF = 350+175, ou 525 ml.
DOSE: 2000+600+525 ml/ 91 kg, ou seja, 34 ml/kg/h.
Para se aumentar a dose, pode-se aumentar o fluxo de banho ,
a reposição ou a UF.
No estudo VA/NIH Acute Renal Failure Trial Network – ATN não
houve diferença de mortalidade entre um grupos de pacientes instáveis
hemodinamicamente realizando diálise com alta intensidade vs grupos de
pacientes estáveis hemodinamicamente realizando diálise de baixa intensidade,
indepentente de ser IDH ou CVVHDF. IHD de alta intensidade era com Kt/V de 1,2
a 1,4, em 6 sessões semanais. A CVVDHF de alta intensidade era com dose de
35ml/kg/h. IDH de baixa intensidade era com Kt/V de 1,2 a 1,4, em 3 sessões
semanais. A CVVHDF de baixa intensidade era com dose de 20ml/kg/h.
No estudo RENAL, CVVHDF com doses de 40 ou 25 ml/kg/h
proporcionaram desfechos semelhantes.
Geralmente prescreve-se a dose com o Banho sendo o 50% a mais
que a Reposição.
Exemplo:
Reposição: 10ml/min ou 600ml/h Banho: 15ml/min ou 900ml/h
Para um adulto de 70kg, isso proporciona uma dose de
1500ml/h/70kg, ou seja, 21ml/kg/h sem
levar em consideração o acréscimo decorrente da UF.
É interessante comparar o fluxo de banho da CVVHDF com o
fluxo de banho da IDH. Na CVVDHF os banho são lentos, 15ml/min, já na IDH
utilizam-se 800ml/min. Ocorre que na CVVHDF objetiva-se aproveitar ao máximo o
banho, saturá-lo ao máximo.
Palevsky PM, Zhang
JH, O'Connor TZ, Chertow GM, Crowley ST, Choudhury D, Finkel K, Kellum JA,
Paganini E,Schein RM, Smith MW, Swanson KM, Thompson BT, Vijayan A, Watnick S,
Star RA, Peduzzi P; VA/NIH Acute Renal Failure Trial Network. Intensity of
renal support in critically ill patients with acute kidney injury. N Engl J
Med 2008;359:7–20.
The RENAL
Replacement Therapy Study Investigators. Intensity of continuous renal
replacement therapy in critically ill patients. N Engl J Med 2009;361:1627–1638.
Quf – TAXA DE REMOÇÃO:
Na IDH pensamos na UF em litros. Respeita-se o retirar no
máximo 1 L/h, i. e., uma taxa de UF ou Quf de 1 L/h.
Na CVVDHF pensamos na taxa de UF ou Quf em ml/min ou ml/h.
Quf: 2ml/min à 120ml/h à 2,9 L/dia
Quf: 3ml/min à 180ml/h à 4,3 L/dia
Quf: 4ml/min à 240ml/h à 5,8 L/dia
Quf: 5ml/min à 300ml/h à 7,2 L/dia
Em pacientes recebendo vários antibióticos e DVA para se
atingir um balanço neutro ou negativo são necessárias altas doses de Quf. Uma
IDH de 4 horas dificilmente proporcionaria uma UF de 7,2 L sem instabilização
do paciente. Na CCVHDF isso é contornado pois os 7,2 L não estão “concentrados”
em 4 horas, mas “diluídos” em 24 horas ou em 1440 minutos.
FRAÇÃO DE FILTRAÇÃO - FF:
É o percentual do fluxo plasma que é ultrafiltrado.
Fluxo de plasma = Fluxo de sangue (Qb) sem as hemácias.
Fluxo de plasma = (1 – hematócrito) x Qb
Quf:
Remoção+Reposição+Citrato+Reposição de Cálcio
EXEMPLO levando em consideração que o paciente estivesse com
Hb de 10,0 e um Hct de 30%. O fluxo de sangue Qb é 100ml/min.
Fluxo de plasma = (1 – 0,3) x Qb ou 70 ml/min. Transformando
para ml/h = 4200 ml/h.
Vamos considerar uma reposição de cálcio de 10ml/h.
Quf = 350+600+175(é o citrato)+10(é o cálcio), portanto Quf = 1185 ml/h
FF diluição
PÓS = Quf/Fluxo de plasma
FF diluição
PÓS = 1185/4200, ou seja, 0,28 ou 28%
FF pós = 28%
Quanto maior
a FF, mais concentrado e viscoso o sangue fica na sua passagem pelo filtro.
Assim é maior a chance de coagulação e perda do filtro por este motivo. Com
objetivo de preservar o filtro, não se deve ultrapassar uma FF de 25%.
Para
contornar esse problema sem reduzir a Quf há 2 possibilidades:
- AUMENTAR O FLUXO DE SANGUE.
- DILUIÇÃO PRÉ-CAPILAR.
No exemplo
acima se aumentarmos o fluxo de sangue de 100 para 120ml/min o fluxo de plasma
iria para 84 ml/min ou 5040 ml/h.
FF =
1185/5040 ou 0,23 ou 23%.
Na diluição
pré, será adicionado ao denominador da equação a Reposição.
FF diluição
PRÉ = Quf/Fluxo de plasma + Reposição
FF diluição
PRÉ = 1185/4200 + 600, ou seja, 0,24 ou 24%.
CITRATO:
A solução de
citrato entra na linha de sangue antes da passagem pelo filtro, reduzindo a
concentração de cálcio ionizado. O cálcio ionizado é necessário para ativação
da cascata de coagulação. Após a passagem pelo filtro o cálcio é reposto como
Gluconato de Cálcio.
A solução
dol sal citrato trissódico a 4% tem 465 mEq/L de Na, a título de comparação uma
salina 3% tem 513 mEq/L.
O citrato é metabolizado
no fígado, 1 molécula de citrato gera 3 de bicarbonato. Há protocolos para
ajuste do fluxo da solução de citrato e da solução de cálcio. Em pacientes com
insuficiência hepática, o fluxo de citrato é fixo. Para fins práticos, quando o
INR do paciente é maior que 2,5 (inferindo-se insuficiência hepática)
utiliza-se o fluxo de citrato fixo.
Os sintomas
da intoxicação por citrato são semalhantes aos da hipocalcemia pois esta última
é uma consequência da hipercitratemia. Além disso a intoxicação por citrato
leva a discrasia sanguínea.
A razão
entre o cálcio total em mg/dL e o cálcio ionizado em mg/dL de deve ser inferior
a 2,5. Ou seja, quando a concentração de cálcio total for mais de 2,5 vezes a
concentração de cálcio ionizado, há muito cálcio total para pouco cálcio
ionizado. Em outras palavras, uma parte do cálcio ionizado se ligou ao citrato
de forma excessiva. Para fins práticos, a transformação de cálcio ionizado em
mmol/L para mg/dL é feita multiplicando-se o valor em mmol/L por 4. Exemplo, 1,20
mmol/L equilvale a 4,8 mg/dL de cálcio ionizado.
HEMODIAFILTRAÇÃO:
Essa
modalidade, assim como a CVVDHF se utiliza dos princípios de difusão e
convecção. É utilizada habitualmente para diálise de pacientes crônicos. Os
fluxos de sangue e banho são semelhantes aos da hemodiálise convencional. O
fluxo de sangue habitual é de 400 ml/min e o fluxo de banho habitual é de
800ml/min. O fluxo da solução de reposição é normalmente de 70 a100ml/min,
baseado em dados que apontam melhores desfechos da HDF sobre a HD convencional
apenas quando utilizados volumes de reposição superiores a 20 L. Isto é, 20 L
de solução de reposição durante as 4 horas da diálise. 20 L dividios por 240
minutos (4 horas) significa 83 ml/min de solução de reposição.
Comparando
uma sessão de HD convencional do com fluxo de 800 ml/min durante 4 horas
gastam-se 192 litros de solução dialítica por sessão. Numa HDF com fluxo de 800
ml/min e reposição de 100 ml/min, são acrescidos 24 L aos 192 L, i. e., 216 L
no total, 12% a mais de solução dialítica por sessão.